Болезнь или синдром Шегрена: в чем разница
Болезнь Шегрена и синдром Шегрена часто используются как синонимы, однако между ними существует важная разница. Болезнь Шегрена – это специфическое аутоиммунное заболевание, которое характеризуется поражением экзокринных желез, в первую очередь слюнных и слезных. Это приводит к выраженной сухости в полости рта и глазах, а также может затрагивать другие органы и системы.
Синдром Шегрена, в свою очередь, может быть первичным или вторичным. Первичный синдром Шегрена возникает как самостоятельное заболевание, тогда как вторичный синдром Шегрена развивается на фоне других аутоиммунных заболеваний, таких как ревматоидный артрит или системная красная волчанка. В случае вторичного синдрома, симптомы сухости могут быть менее выраженными и часто зависят от основного заболевания.
Таким образом, основное различие между болезнью и синдромом Шегрена заключается в том, что первая является самостоятельным заболеванием, а второй может быть следствием других патологий. Это различие имеет значение для диагностики и выбора методов лечения, так как подходы могут варьироваться в зависимости от характера заболевания и наличия сопутствующих патологий.
Врачи отмечают, что болезнь Шегрена является аутоиммунным заболеванием, при котором иммунная система атакует слюнные и слезные железы, что приводит к сухости во рту и глазах. Основными причинами возникновения болезни считаются генетическая предрасположенность и влияние внешних факторов, таких как инфекции. Симптомы могут варьироваться от легкой сухости до серьезных осложнений, включая воспаление суставов и повреждение внутренних органов. Врачи подчеркивают важность ранней диагностики, так как это позволяет начать лечение на ранних стадиях. Основные методы терапии включают использование искусственных слез и слюны, а также иммуносупрессивные препараты для контроля воспалительных процессов. Регулярные консультации с врачом помогут пациентам справляться с симптомами и улучшить качество жизни.

Характерные симптомы
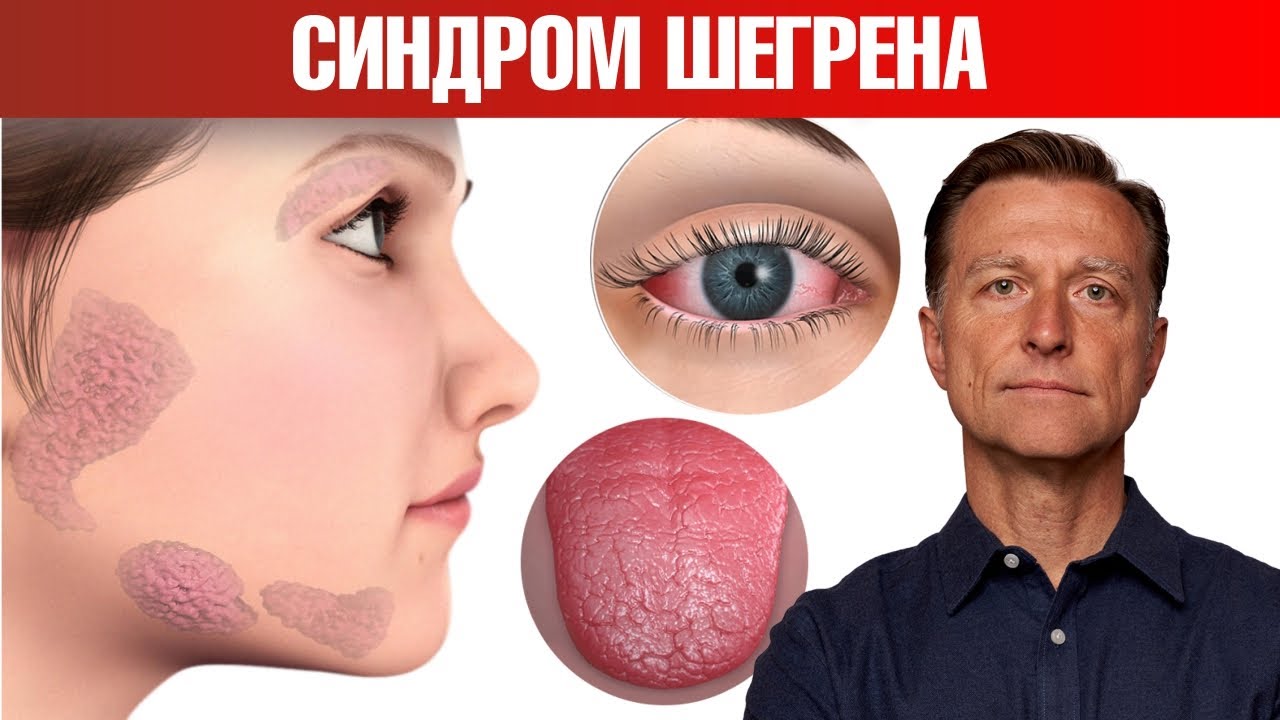
Симптомы болезни Шегрена могут варьироваться от легких до тяжелых и часто проявляются постепенно. Основным признаком заболевания является сухость в полости рта, известная как ксеростомия. Это состояние может вызывать трудности при глотании, жевании и разговоре, а также приводить к повышенному риску кариеса и инфекций полости рта. Пациенты могут замечать, что им становится сложно говорить, особенно в долгих беседах, и они часто нуждаются в питье для облегчения состояния.
Сухость глаз, или ксерофтальмия, также является характерным симптомом. Люди с болезнью Шегрена могут испытывать чувство песка или жжения в глазах, а также повышенную чувствительность к свету. Это может привести к покраснению и воспалению конъюнктивы, а в более тяжелых случаях — к повреждению роговицы.
Помимо сухости слизистых оболочек, у пациентов могут наблюдаться и другие системные симптомы. Это может включать усталость, боли в суставах, мышечные боли и даже лихорадку. Некоторые пациенты сообщают о наличии сыпи или других кожных проявлений. Важно отметить, что болезнь Шегрена может также затрагивать внутренние органы, что может привести к более серьезным осложнениям, таким как воспаление легких, почек или печени.
Кроме того, у некоторых пациентов могут развиваться другие аутоиммунные заболевания, такие как ревматоидный артрит или системная красная волчанка, что может усложнить клиническую картину и затруднить диагностику. Поэтому важно обращать внимание на любые изменения в состоянии здоровья и своевременно консультироваться с врачом для получения необходимой помощи.
Причины и факторы агрессии
Причины болезни Шегрена до конца не изучены, однако существует ряд факторов, которые могут способствовать её развитию. Основной причиной считается аутоиммунный процесс, при котором иммунная система ошибочно атакует собственные клетки организма, в данном случае – слюнные и слезные железы. Это приводит к их воспалению и нарушению функции, что и вызывает характерные симптомы заболевания.
Среди факторов, способствующих развитию болезни, выделяют генетическую предрасположенность. Исследования показывают, что наличие определённых генов может увеличивать риск возникновения аутоиммунных заболеваний, включая синдром Шегрена. Если у близких родственников пациента уже есть подобные заболевания, вероятность их появления у него значительно возрастает.
Также важным фактором является пол пациента. Женщины страдают от болезни Шегрена в 9 раз чаще, чем мужчины. Это может быть связано с гормональными изменениями, которые происходят в женском организме, особенно в период менопаузы.
Внешние факторы, такие как вирусные инфекции, также могут играть роль в развитии заболевания. Некоторые вирусы, например, вирус Эпштейна-Барра, могут активировать аутоиммунный ответ, что приводит к воспалению и повреждению желез. Кроме того, стресс и определённые экологические факторы, такие как воздействие химических веществ, могут усугублять течение болезни.
Наконец, сопутствующие заболевания, такие как ревматоидный артрит, системная красная волчанка и другие аутоиммунные расстройства, могут увеличивать риск развития синдрома Шегрена. Эти заболевания могут взаимодействовать друг с другом, усиливая симптомы и осложняя диагностику.
Таким образом, болезнь Шегрена является результатом сложного взаимодействия генетических, гормональных и внешних факторов, что делает её изучение и понимание особенно важным для разработки эффективных методов лечения и профилактики.
Болезнь Шегрена — это аутоиммунное заболевание, которое в первую очередь поражает слюнные и слезные железы, приводя к сухости во рту и глазах. Люди, столкнувшиеся с этой болезнью, часто описывают свои симптомы как крайне дискомфортные. Сухость может вызывать трудности при глотании и разговоре, а также приводить к проблемам с зубами. Кроме того, пациенты отмечают усталость, боли в суставах и мышцах, что значительно снижает качество жизни.
Причины болезни до конца не изучены, но считается, что генетические и экологические факторы играют важную роль. Лечение обычно направлено на облегчение симптомов: используются искусственные слезы и слюны, а также противовоспалительные препараты. Важно, чтобы пациенты находились под наблюдением врача, так как болезнь может быть связана с другими аутоиммунными расстройствами. Поддержка со стороны близких и участие в группах самопомощи также помогают справиться с эмоциональными и физическими трудностями, связанными с этой болезнью.

Как проходит диагностика?
Диагностика болезни Шегрена представляет собой многоэтапный процесс, который требует комплексного подхода и внимательного анализа симптомов. В первую очередь, врач проводит тщательный сбор анамнеза, выясняя, какие симптомы беспокоят пациента, как долго они наблюдаются и есть ли в семье случаи аутоиммунных заболеваний.
На начальном этапе диагностики важно исключить другие заболевания, которые могут вызывать схожие симптомы, такие как синдром Кикути, аллергические реакции или другие аутоиммунные болезни. Для этого могут быть назначены различные лабораторные анализы, включая общий анализ крови, который помогает выявить воспалительные процессы в организме, а также специфические тесты на наличие антител, характерных для болезни Шегрена.
Одним из ключевых методов диагностики является слезный тест, который позволяет оценить количество слезной жидкости. Для этого на нижнее веко помещают специальные полоски бумаги, которые впитывают слезы. Если уровень слезной жидкости ниже нормы, это может свидетельствовать о болезни Шегрена.
Также может быть проведен тест на сухость во рту, который включает в себя оценку слюноотделения. Врач может использовать специальные устройства для измерения количества выделяемой слюны в течение определенного времени.
В некоторых случаях может понадобиться биопсия слюнной железы, чтобы подтвердить диагноз. Эта процедура заключается в извлечении небольшого образца ткани из слюнной железы, который затем исследуется под микроскопом на наличие воспалительных изменений и аутоиммунных процессов.
Важно отметить, что диагностика болезни Шегрена может занять время, так как симптомы могут проявляться постепенно и быть не всегда очевидными. Поэтому при наличии подозрений на это заболевание рекомендуется обратиться к врачу-специалисту, который сможет провести все необходимые исследования и поставить правильный диагноз.
Какое лечение предлагают врачи
Лечение болезни Шегрена направлено на облегчение симптомов и предотвращение осложнений, так как полного излечения от этого заболевания на сегодняшний день не существует. Врачи могут предложить различные подходы, в зависимости от степени тяжести заболевания и индивидуальных особенностей пациента.
Одним из основных методов лечения является использование искусственных слёз и увлажняющих капель для глаз. Эти препараты помогают уменьшить сухость и дискомфорт, обеспечивая необходимую влажность. Также могут быть назначены специальные гели и мази для глаз, которые обеспечивают длительное увлажнение.
Для лечения сухости в полости рта часто рекомендуются слюнозаместительные препараты, которые помогают улучшить увлажнение и облегчить процесс жевания и глотания. В некоторых случаях врачи могут рекомендовать использование жевательной резинки без сахара или леденцов, которые стимулируют выработку слюны.
Если заболевание сопровождается воспалительными процессами, могут быть назначены противовоспалительные препараты, такие как нестероидные противовоспалительные средства (НПВС). В более тяжелых случаях, когда наблюдается значительное поражение органов, могут быть рекомендованы кортикостероиды или иммунодепрессанты, которые помогают контролировать аутоиммунный процесс.
Кроме того, важно следить за состоянием зубов и десен, так как сухость во рту может привести к повышенному риску кариеса и других стоматологических проблем. Регулярные визиты к стоматологу и соблюдение гигиенических норм помогут сохранить здоровье полости рта.
Физиотерапия и специальные упражнения для глаз также могут быть полезны для улучшения состояния пациентов. В некоторых случаях врачи могут рекомендовать использование специальных устройств, таких как увлажнители воздуха, которые помогают поддерживать оптимальный уровень влажности в помещениях.
Важно помнить, что лечение должно быть индивидуализированным и проводиться под контролем врача. Регулярные обследования и мониторинг состояния здоровья помогут своевременно корректировать терапию и предотвращать возможные осложнения.
Правила питания
Правильное питание играет важную роль в управлении симптомами болезни Шегрена. Поскольку это заболевание связано с сухостью слизистых оболочек, важно выбирать продукты, которые помогут увлажнить организм и поддерживать здоровье. Вот несколько рекомендаций по питанию для людей с болезнью Шегрена:
-
Увлажняющие продукты: Включайте в свой рацион больше фруктов и овощей с высоким содержанием воды, таких как арбузы, огурцы, апельсины и клубника. Эти продукты не только помогут увлажнить организм, но и обеспечат необходимыми витаминами и минералами.
-
Избегайте обезвоживающих продуктов: Ограничьте потребление кофе, алкоголя и напитков с высоким содержанием сахара, так как они могут способствовать обезвоживанию. Вместо этого выбирайте травяные чаи и воду, чтобы поддерживать уровень гидратации.
-
Питательные жиры: Включение в рацион источников полезных жиров, таких как оливковое масло, авокадо и орехи, может помочь улучшить общее состояние кожи и слизистых оболочек. Эти продукты способствуют поддержанию эластичности тканей и могут уменьшить сухость.
-
Продукты, богатые омега-3: Рыба, такая как лосось и скумбрия, а также семена льна и чиа содержат омега-3 жирные кислоты, которые обладают противовоспалительными свойствами. Это может помочь снизить воспаление и улучшить общее состояние при болезни Шегрена.
-
Сбалансированное питание: Важно следить за разнообразием рациона, включая белки, углеводы и жиры в правильных пропорциях. Это поможет поддерживать общий уровень энергии и здоровье.
-
Увлажняющие закуски: Выбирайте закуски, которые не только вкусны, но и способствуют увлажнению. Например, йогурты, смузи или супы могут стать отличным выбором.
-
Регулярное питание: Старайтесь есть небольшими порциями, но часто, чтобы избежать чувства голода, которое может усугубить сухость. Это также поможет поддерживать уровень сахара в крови на стабильном уровне.
Следуя этим рекомендациям, пациенты с болезнью Шегрена могут значительно улучшить свое самочувствие и уменьшить проявления сухости. Однако перед внесением изменений в свой рацион всегда рекомендуется проконсультироваться с врачом или диетологом, чтобы учесть индивидуальные потребности и особенности здоровья.
Вопрос-ответ
От чего появляется болезнь Шегрена?
Причины синдрома Шегрена По существующей классификации, заболевание относится к аутоиммунным, однако окончательная теория возникновения не разработана. Некоторые авторы считают, что толчком служит хроническая вирусная инфекция, особенно цитомегаловирус, вирус Эпштейна-Барра, ретровирусы.
Какой симптом наиболее характерен для синдрома Шегрена?
Одним из основных признаков болезни Шёгрена является воспаление глаз, связанное с уменьшением секреции глазной жидкости. Больных беспокоит чувство дискомфорта: жжение, царапанье, «песок» в глазах. Вместе с этим люди часто ощущают отек век, покраснение, скопление в углах глаз белой вязкой жидкости.
Какие анализы подтверждают болезнь Шегрена?
Для диагностики болезни Шегрена проводится общий и биохимический анализ крови для выявления в ней изменения, в том числе по содержанию иммуноглобулинов. Также выполняется специальный тест Ширмера, по результатам которого можно судить и сокращении выработки секрета слезных желез.
Как болят суставы при болезни Шегрена?
Поражение суставов при болезни Шегрена Такой артрит чаще всего напоминает ревматоидный. Во время болезни не наблюдается сужения суставных щелей и эрозий, поражаются как мелкие, так и крупные суставы. Поражения суставов при синдроме Шегрена сопровождаются болью, покраснением и видоизменением сустава.
Советы
СОВЕТ №1
Регулярно посещайте врача-специалиста. При наличии симптомов, таких как сухость во рту или глазах, важно обратиться к врачу для диагностики и получения рекомендаций по лечению. Раннее выявление болезни Шегрена может значительно улучшить качество жизни.
СОВЕТ №2
Обратите внимание на увлажнение. Используйте увлажняющие капли для глаз и специальные средства для рта, чтобы облегчить симптомы сухости. Это поможет предотвратить осложнения и повысить комфорт в повседневной жизни.
СОВЕТ №3
Следите за своим питанием. Включите в рацион продукты, богатые омега-3 жирными кислотами, такие как рыба и орехи, а также пейте достаточное количество воды. Это может помочь улучшить общее состояние организма и снизить воспалительные процессы.
СОВЕТ №4
Занимайтесь физической активностью. Умеренные физические нагрузки способствуют улучшению кровообращения и могут помочь в управлении симптомами. Выбирайте виды активности, которые вам нравятся, чтобы поддерживать мотивацию.














