Стадии псориаза
Псориаз имеет несколько стадий, каждая из которых характеризуется определенными проявлениями и степенью тяжести. Основные стадии псориаза включают:
-
Начальная стадия: На этом этапе могут появляться небольшие красные пятна, покрытые серебристо-белыми чешуйками. Эти высыпания часто возникают на локтях, коленях и коже головы, но могут появляться и на других участках тела. Начальная стадия может быть трудноразличимой и иногда воспринимается как обычное раздражение кожи.
-
Прогрессирующая стадия: В этой стадии высыпания становятся более выраженными и начинают быстро увеличиваться в размере. Появляются новые участки поражения, а старые могут сливаться друг с другом, образуя большие бляшки. Кожа может зудеть и вызывать дискомфорт, что значительно ухудшает качество жизни пациента.
-
Стационарная стадия: На этом этапе активность заболевания замедляется, и новые высыпания больше не появляются. Существующие бляшки могут оставаться на месте, но их размер и выраженность не изменяются. Это может быть периодом относительного покоя, однако пациенты все равно могут испытывать зуд и дискомфорт.
-
Регрессирующая стадия: В этой стадии наблюдается уменьшение размеров бляшек и исчезновение чешуек. Кожа начинает восстанавливаться, и высыпания могут полностью исчезнуть. Этот этап может быть временным, и у некоторых пациентов псориаз может вернуться.
Каждая стадия псориаза может длиться различное время, и у разных людей они могут проявляться по-разному. Понимание стадий заболевания помогает в выборе адекватного лечения и в прогнозировании его течения.
Врачи отмечают, что псориаз является хроническим заболеванием, которое затрагивает не только кожу, но и общее состояние пациента. Основными причинами возникновения псориаза считаются генетическая предрасположенность, нарушения иммунной системы и факторы окружающей среды. Специалисты подчеркивают, что стресс, инфекции и некоторые лекарства могут усугубить течение болезни.
Последствия псориаза могут быть серьезными: от физического дискомфорта до психологических проблем, таких как депрессия и снижение качества жизни. Врачи рекомендуют комплексный подход к лечению, включая медикаментозную терапию, физиотерапию и психологическую поддержку. Важно, чтобы пациенты понимали, что своевременное обращение к специалистам и соблюдение рекомендаций могут значительно улучшить состояние и предотвратить обострения.
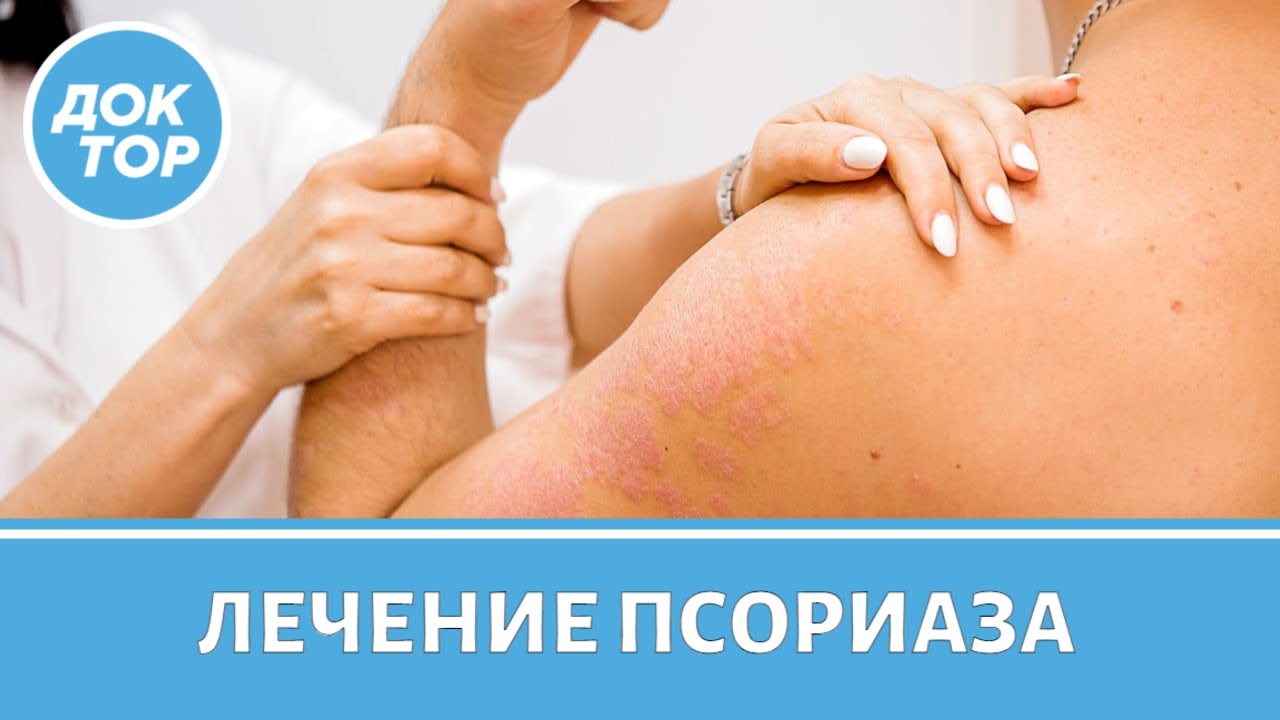
Поражение кожи при псориазе
Псориаз проявляется в виде характерных высыпаний на коже, которые могут варьироваться по степени выраженности и локализации. Основными признаками поражения кожи при псориазе являются красные, воспаленные участки, покрытые серебристо-белыми чешуйками. Эти чешуйки представляют собой отмершие клетки кожи, которые накапливаются из-за ускоренного процесса обновления клеток, вызванного заболеванием.
Высыпания могут появляться на различных участках тела, включая локти, колени, кожу головы, спину и даже ногти. Важно отметить, что псориаз может проявляться не только в виде бляшек, но и в других формах, таких как каплевидный псориаз, который чаще всего встречается у детей и молодых людей, или пустулезный псориаз, характеризующийся образованием пустул на коже.
Поражение кожи при псориазе может сопровождаться зудом, жжением и дискомфортом, что значительно ухудшает качество жизни пациентов. В некоторых случаях высыпания могут быть настолько обширными, что приводят к ограничению подвижности и функциональности, особенно если они локализуются на суставах или в местах трения.
Кроме того, псориаз может влиять на состояние ногтей, вызывая их утолщение, изменение цвета, а также образование ямочек и бороздок. В тяжелых случаях возможно полное разрушение ногтевой пластины.
Важно помнить, что псориаз — это не только косметическая проблема. Поражение кожи может быть связано с другими системными проявлениями заболевания, такими как псориатический артрит, который затрагивает суставы и может привести к их деформации и инвалидности. Поэтому своевременная диагностика и лечение псориаза имеют критическое значение для предотвращения дальнейших осложнений и улучшения качества жизни пациентов.
Зимний и летний псориаз
Псориаз может проявляться по-разному в зависимости от времени года, что связано с изменениями в климатических условиях, уровнем солнечного света и влажности. Летний псориаз, как правило, характеризуется улучшением состояния кожи благодаря солнечному свету. Ультрафиолетовые лучи способствуют уменьшению воспалительных процессов и замедляют рост клеток кожи, что может привести к значительному снижению симптомов. Многие пациенты отмечают, что в летние месяцы их высыпания становятся менее заметными, а зуд и дискомфорт уменьшаются.
С другой стороны, зимний псориаз часто обостряется. Холодный воздух, низкая влажность и недостаток солнечного света могут усугублять состояние кожи. В это время года кожа становится более сухой и чувствительной, что может привести к трещинам и воспалению. У пациентов наблюдаются более выраженные высыпания, зуд и дискомфорт, что значительно ухудшает качество жизни. Кроме того, в зимний период многие люди меньше времени проводят на улице, что также снижает уровень воздействия солнечного света на кожу.
Важно отметить, что индивидуальные реакции на сезонные изменения могут варьироваться. У некоторых пациентов псориаз может проявляться более активно в теплое время года, в то время как у других — наоборот. Это подчеркивает необходимость индивидуального подхода к лечению и мониторингу состояния кожи в зависимости от времени года.
Псориаз — это хроническое заболевание, которое вызывает множество вопросов и обсуждений среди людей, страдающих от него. Многие отмечают, что причиной возникновения псориаза могут быть как генетические факторы, так и внешние триггеры, такие как стресс, инфекции или неправильное питание. Люди делятся своим опытом, рассказывая о том, как болезнь влияет на их повседневную жизнь и самооценку. Некоторые отмечают, что псориаз становится причиной социальной изоляции, так как окружающие могут не понимать серьезности проблемы. Последствия заболевания могут быть не только физическими, но и психологическими: депрессия и тревожность — частые спутники пациентов. Важно, чтобы общество проявляло больше понимания и поддержки, ведь каждый случай индивидуален, и борьба с псориазом требует комплексного подхода.

Причины псориаза
Псориаз является многофакторным заболеванием, и его причины до конца не изучены. Однако существует несколько ключевых факторов, которые играют важную роль в развитии этого состояния.
Во-первых, генетическая предрасположенность. Исследования показывают, что у людей, чьи близкие родственники страдают псориазом, риск развития заболевания значительно выше. Ученые обнаружили определенные гены, связанные с псориазом, которые могут влиять на иммунный ответ организма и способствовать воспалительным процессам.
Во-вторых, иммунная система. Псориаз считается аутоиммунным заболеванием, при котором иммунная система ошибочно атакует собственные клетки кожи. Это приводит к ускоренному обновлению клеток, что вызывает образование характерных бляшек и воспалительных изменений на коже.
Третьим важным фактором являются внешние триггеры, которые могут спровоцировать или усугубить течение псориаза. К таким триггерам относятся инфекции, особенно стрептококковые, травмы кожи, стресс, а также некоторые медикаменты, такие как бета-блокаторы и литий.
Кроме того, образ жизни и факторы окружающей среды также могут оказывать влияние на развитие псориаза. Курение, избыточный вес и злоупотребление алкоголем ассоциированы с более высоким риском заболевания. Неправильное питание и недостаток физической активности могут усугублять симптомы и приводить к обострениям.
Таким образом, псориаз является сложным заболеванием, в развитии которого участвуют как генетические, так и экологические факторы. Понимание этих причин может помочь в разработке более эффективных стратегий профилактики и лечения.
Факторы риска: гены, гипотиреоз и стресс
Факторы риска, способствующие развитию псориаза, разнообразны и могут включать как генетические предрасположенности, так и внешние воздействия на организм.
Генетика играет ключевую роль в возникновении псориаза. Исследования показывают, что наличие близких родственников с этим заболеванием значительно увеличивает вероятность его развития. Ученые идентифицировали несколько генов, связанных с псориазом, которые могут влиять на иммунный ответ организма и его способность регулировать воспалительные процессы. Если у одного из родителей есть псориаз, вероятность того, что заболевание проявится у ребенка, составляет около 10-15%. Если оба родителя страдают от псориаза, этот риск возрастает до 50%.
Гипотиреоз, или недостаточная функция щитовидной железы, также может быть фактором риска. Это состояние приводит к нарушению обмена веществ и может усугублять воспалительные процессы в организме. У пациентов с гипотиреозом наблюдается повышенная предрасположенность к различным кожным заболеваниям, включая псориаз. Поэтому важно следить за состоянием щитовидной железы и при необходимости проводить соответствующее лечение.
Стресс является еще одним значимым фактором, способствующим обострению псориаза. Эмоциональные и физические нагрузки могут вызывать или усугублять воспалительные реакции в организме, что, в свою очередь, может привести к появлению новых высыпаний или ухудшению уже существующих. Стресс может активировать иммунные механизмы, что приводит к избыточной продукции клеток кожи и образованию характерных псориатических бляшек. Поэтому управление стрессом и использование методов релаксации, таких как медитация или йога, могут оказать положительное влияние на течение заболевания.
Таким образом, понимание факторов риска, таких как генетическая предрасположенность, гипотиреоз и стресс, может помочь в ранней диагностике и профилактике псориаза, а также в разработке индивидуализированных подходов к лечению.

Диагностика
Диагностика псориаза основывается на клиническом осмотре и анализе симптомов, так как заболевание имеет характерные проявления, которые легко распознаются опытным дерматологом. В большинстве случаев для установления диагноза достаточно визуального осмотра кожи, где можно увидеть характерные бляшки, покрытые серебристо-белыми чешуйками. Однако, в некоторых случаях, особенно при атипичных формах заболевания, может потребоваться дополнительное обследование.
Для уточнения диагноза и исключения других кожных заболеваний, таких как экзема или грибковые инфекции, врач может назначить дерматоскопию — метод, позволяющий более детально рассмотреть пораженные участки кожи с помощью специального прибора. Также может быть выполнена биопсия кожи, при которой берется небольшой образец ткани для гистологического исследования. Это поможет выявить специфические изменения в клетках кожи, характерные для псориаза.
Важно отметить, что диагностика псориаза может включать и оценку состояния суставов, особенно если у пациента есть жалобы на боль или дискомфорт в суставах. В таких случаях может потребоваться консультация ревматолога и проведение дополнительных исследований, таких как рентгенография или ультразвуковое исследование суставов.
Кроме того, для более полного понимания состояния здоровья пациента и возможных триггеров заболевания, врач может задать вопросы о семейной истории, наличии стрессовых факторов, а также о других заболеваниях, которые могут сопутствовать псориазу. Таким образом, диагностика псориаза — это комплексный процесс, который требует внимательного подхода и учета множества факторов.
Осложнения: псориатический артрит
Псориатический артрит — это одно из наиболее серьезных осложнений псориаза, которое может развиваться у пациентов с этим заболеванием. Он представляет собой воспалительное заболевание суставов, которое может возникнуть у 30% людей с псориазом. Псориатический артрит может проявляться как в легкой, так и в тяжелой форме, и его симптомы могут варьироваться от легкой боли в суставах до значительного ограничения подвижности и инвалидности.
Основные симптомы псориатического артрита включают боль, отек и скованность суставов, особенно по утрам или после длительного сидения. В отличие от остеоартрита, который обычно поражает суставы, подверженные нагрузкам, псориатический артрит может затрагивать любые суставы, включая пальцы рук и ног, колени, локти и позвоночник. В некоторых случаях может наблюдаться также воспаление сухожилий и связок, что приводит к дополнительному дискомфорту.
Диагностика псориатического артрита может быть сложной, так как его симптомы часто схожи с другими заболеваниями суставов, такими как ревматоидный артрит. Врач может использовать различные методы, включая анализы крови, рентгенографию и МРТ, чтобы исключить другие заболевания и подтвердить диагноз.
Лечение псориатического артрита направлено на уменьшение воспаления, облегчение боли и предотвращение повреждения суставов. Оно может включать нестероидные противовоспалительные препараты (НПВП), кортикостероиды и иммунодепрессанты. Важно отметить, что лечение должно быть индивидуализированным и проводиться под наблюдением специалиста, так как неправильное лечение может привести к ухудшению состояния.
Современные подходы к лечению псориатического артрита также включают использование биологических препаратов, которые нацелены на специфические молекулы, участвующие в воспалительном процессе. Эти препараты могут значительно улучшить качество жизни пациентов и замедлить прогрессирование заболевания.
Таким образом, псориатический артрит является серьезным осложнением псориаза, требующим внимательного подхода к диагностике и лечению. Раннее выявление и адекватная терапия могут существенно улучшить прогноз и предотвратить развитие инвалидности у пациентов.
Как лечат псориаз
Лечение псориаза является многогранным процессом, который требует индивидуального подхода в зависимости от степени тяжести заболевания, его формы и особенностей пациента. Основные методы лечения можно разделить на системную терапию и наружную терапию.
Системная терапия псориаза включает в себя использование препаратов, которые воздействуют на весь организм. Это может быть как традиционная медикаментозная терапия, так и более современные методы. К традиционным средствам относятся метотрексат, циклоспорин и ацитретин. Эти препараты помогают снизить активность иммунной системы и замедлить деление клеток кожи, что приводит к уменьшению симптомов псориаза. Однако системная терапия может иметь побочные эффекты, поэтому назначение и контроль за лечением должны осуществляться врачом.
Моноклональные антитела представляют собой новую и перспективную группу препаратов, которые направлены на специфические молекулы, участвующие в воспалительном процессе. Они блокируют действие определенных цитокинов, таких как интерлейкин-17 и интерлейкин-23, что значительно снижает воспаление и проявления псориаза. Примеры таких препаратов включают устекинумаб, секукинумаб и бродалумаб. Эти средства показали высокую эффективность и могут использоваться в случаях, когда другие методы лечения не дали желаемого результата или когда заболевание имеет тяжелую форму.
Наружная терапия, в свою очередь, включает в себя применение различных мазей и кремов, которые наносятся непосредственно на пораженные участки кожи. Классические препараты для наружного применения содержат кортикостероиды, которые помогают быстро снять воспаление и зуд. Также используются препараты на основе витамина D, такие как кальципотриол, которые способствуют нормализации роста клеток кожи. В последние годы популярность приобрели и натуральные средства, такие как мази с экстрактами растений и маслами, которые могут оказывать успокаивающее и увлажняющее действие.
Важно отметить, что лечение псориаза должно быть комплексным и включать не только медикаментозные средства, но и изменение образа жизни, соблюдение диеты, а также управление стрессом. В некоторых случаях может быть рекомендована фототерапия, которая включает в себя использование ультрафиолетового света для уменьшения симптомов заболевания.
В заключение, выбор метода лечения псориаза зависит от многих факторов, и важно, чтобы пациент работал в тесном сотрудничестве с врачом для достижения наилучших результатов.
Системная терапия псориаза
Системная терапия псориаза включает в себя использование препаратов, которые воздействуют на весь организм, а не только на пораженные участки кожи. Это подход особенно актуален для пациентов с тяжелыми формами заболевания, когда местные средства оказываются недостаточно эффективными. Системная терапия может быть основана на различных классах препаратов, включая традиционные иммунодепрессанты, биологические препараты и ретиноиды.
Иммунодепрессанты, такие как метотрексат и циклоспорин, снижают активность иммунной системы, что помогает уменьшить воспаление и замедлить рост клеток кожи. Метотрексат, например, часто используется при тяжелом псориазе и может быть эффективным в снижении симптомов, однако требует регулярного мониторинга функции печени и крови из-за потенциальных побочных эффектов.
Биологические препараты представляют собой более современный подход к лечению псориаза. Они нацелены на специфические молекулы в иммунной системе, которые играют ключевую роль в патогенезе заболевания. Примеры таких препаратов включают адалимумаб, этанерцепт и устекинумаб. Эти средства могут значительно улучшить состояние пациентов, уменьшая не только проявления псориаза, но и риск развития сопутствующих заболеваний, таких как псориатический артрит.
Ретиноиды, такие как ацитретин, также используются в системной терапии. Эти препараты производны витамина А и помогают нормализовать процесс кератинизации кожи, что может привести к уменьшению воспалительных проявлений.
Важно отметить, что выбор системы терапии должен основываться на индивидуальных особенностях пациента, включая степень тяжести заболевания, наличие сопутствующих заболеваний и предыдущий опыт лечения. Поэтому консультация с квалифицированным дерматологом является необходимым шагом для выбора наиболее подходящего метода лечения.
Моноклональные антитела
Моноклональные антитела представляют собой одну из самых современных и эффективных терапий для лечения псориаза. Эти препараты направлены на специфические молекулы, участвующие в воспалительном процессе, что позволяет значительно снизить активность заболевания и улучшить качество жизни пациентов.
Основной механизм действия моноклональных антител заключается в блокировании определенных цитокинов — белков, которые играют ключевую роль в развитии воспалительных реакций. Например, препараты, нацеленные на интерлейкин-17 (IL-17) или интерлейкин-23 (IL-23), продемонстрировали высокую эффективность в клинических испытаниях. Они помогают уменьшить воспаление и замедлить пролиферацию клеток кожи, что приводит к значительному улучшению состояния кожи и уменьшению симптомов псориаза.
Одним из преимуществ моноклональных антител является их способность обеспечивать длительный эффект. После начала лечения многие пациенты отмечают значительное улучшение уже через несколько недель, а эффект может сохраняться в течение нескольких месяцев. Это позволяет сократить частоту инъекций и улучшить приверженность к терапии.
Однако, как и любой другой метод лечения, использование моноклональных антител имеет свои противопоказания и возможные побочные эффекты. К ним могут относиться реакции в месте инъекции, инфекции, а также редкие, но серьезные осложнения, такие как аллергические реакции. Поэтому перед началом терапии важно провести полное обследование и обсудить все риски и преимущества с врачом.
Моноклональные антитела становятся все более доступными и популярными среди пациентов с тяжелыми формами псориаза, особенно в тех случаях, когда другие методы лечения оказались неэффективными. Их использование открывает новые горизонты в борьбе с этим хроническим заболеванием, позволяя многим людям вернуться к полноценной жизни.
Наружная терапия: мази от псориаза
Наружная терапия является важной частью лечения псориаза и включает в себя использование различных мазей и кремов, которые помогают облегчить симптомы заболевания и улучшить состояние кожи. Эти препараты могут быть как безрецептурными, так и назначенными врачом, в зависимости от степени тяжести заболевания и индивидуальных особенностей пациента.
Среди основных групп наружных средств можно выделить кортикостероиды, которые обладают противовоспалительным действием. Они помогают снизить зуд и покраснение, а также уменьшают шелушение кожи. Однако длительное использование кортикостероидов может привести к побочным эффектам, таким как атрофия кожи, поэтому важно следовать рекомендациям врача и не превышать рекомендованные сроки применения.
Другой распространённой группой являются препараты на основе витамина D, такие как кальципотриол. Эти средства способствуют нормализации роста клеток кожи и помогают уменьшить воспаление. Они могут использоваться как в монотерапии, так и в сочетании с кортикостероидами для достижения более выраженного эффекта.
Также существуют кератолитические средства, содержащие салициловую кислоту или мочевину. Эти препараты помогают удалить ороговевшие участки кожи, что облегчает проникновение других лечебных средств и улучшает общее состояние кожи.
Некоторые пациенты могут получать пользу от использования натуральных масел, таких как масло чайного дерева или кокосовое масло, которые обладают увлажняющими и противовоспалительными свойствами. Однако перед использованием таких средств рекомендуется проконсультироваться с врачом, чтобы избежать возможных аллергических реакций.
Важно отметить, что наружная терапия требует регулярного применения и терпения, так как видимые результаты могут проявляться не сразу. Кроме того, индивидуальный подход к выбору средств и их комбинации может значительно повысить эффективность лечения и улучшить качество жизни пациентов с псориазом.
Излечим ли псориаз?
Псориаз — это заболевание, которое, к сожалению, на сегодняшний день считается неизлечимым. Однако это не означает, что пациенты не могут достичь значительного улучшения своего состояния. Современные методы лечения позволяют контролировать симптомы и значительно уменьшать проявления болезни.
Основная цель терапии — это достижение ремиссии, когда симптомы псориаза становятся минимальными или полностью исчезают. Для этого используются различные подходы, включая наружные средства, системные препараты и биологическую терапию. Важно отметить, что эффективность лечения может варьироваться в зависимости от индивидуальных особенностей пациента, таких как генетическая предрасположенность, сопутствующие заболевания и общее состояние здоровья.
Некоторые пациенты могут испытывать длительные периоды ремиссии, в то время как у других заболевание может проявляться с разной степенью интенсивности. Это подчеркивает важность регулярного наблюдения у дерматолога и индивидуального подхода к каждому случаю.
Кроме того, значительное внимание следует уделять образу жизни и профилактическим мерам. Правильное питание, отказ от вредных привычек, управление стрессом и соблюдение режима дня могут существенно повлиять на течение заболевания и его обострения.
Таким образом, хотя псориаз не поддается полному излечению, современные методы лечения и профилактики позволяют пациентам жить полноценной жизнью и контролировать проявления болезни.
Вопрос-ответ
Что может спровоцировать псориаз?
Факторы риска развития псориаза К внутренним провоцирующим факторам врачи относят: инфекции (стрептококк и вирус иммунодефицита человека), лекарственные препараты (кортикостероиды, нестероидные противовоспалительные препараты), нервный стресс.
Почему у человека появляется псориаз?
Причина заболевания заключается в нарушении нормальной работы иммунной системы. Она начинает ошибочно воспринимать собственные клетки кожи как «врагов» и атаковать их.
Какой орган дает псориаз?
В большинстве случаев псориаз поражает кожный покров, реже — ногти. Он может локализоваться на любом участке тела. Псориаз на начальной стадии проявляется появлением утолщенных участков кожи — мелких красных пятнышек, приподнятых над поверхностью эпидермиса. Они твердые на ощупь, шероховатые и шелушатся.
Что категорически нельзя делать при псориазе?
Болеть. Любые инфекции нельзя запускать. Пить и курить. Курение и алкоголь провоцируют псориаз и пагубно сказываются на лечении. Чистить организм. Любые лечебные чистки и голодания не рекомендуются. Активно загорать. Нарушать диету.
Советы
СОВЕТ №1
Изучите триггеры псориаза. Понимание факторов, которые могут провоцировать обострение заболевания, таких как стресс, инфекции, неправильное питание и климатические условия, поможет вам лучше контролировать свое состояние.
СОВЕТ №2
Регулярно консультируйтесь с дерматологом. Псориаз может требовать индивидуального подхода к лечению, поэтому важно регулярно посещать врача для оценки состояния кожи и корректировки терапии.
СОВЕТ №3
Следите за своим питанием. Здоровая диета, богатая омега-3 жирными кислотами, антиоксидантами и витаминами, может помочь снизить воспаление и улучшить общее состояние кожи. Рассмотрите возможность консультации с диетологом.
СОВЕТ №4
Не забывайте о поддерживающей терапии. Использование увлажняющих средств и специализированных кремов может значительно улучшить состояние кожи и уменьшить зуд, что особенно важно в периоды обострения.















