Стригущий лишай
Стригущий лишай – это грибковая инфекция, которая может поражать кожу, волосы и ногти. У детей это заболевание часто проявляется в виде круглых, зудящих пятен, которые могут быть покрыты корочками или шелушением. Причиной стригущего лишая являются дерматофиты – грибки, которые обитают на коже и волосах. Инфекция может передаваться от человека к человеку, а также через предметы личной гигиены, такие как расчески, полотенца и головные уборы.
Симптомы стригущего лишая включают появление красных, зудящих пятен, которые могут увеличиваться в размере и образовывать кольца. В некоторых случаях наблюдается выпадение волос в области поражения. У детей стригущий лишай может вызывать значительный дискомфорт, поэтому важно обратить внимание на любые изменения на коже.
Диагностика стригущего лишая обычно включает осмотр дерматолога, который может провести микроскопическое исследование соскоба кожи или волос для выявления грибка. В некоторых случаях может потребоваться культура для более точного определения типа грибка.
Лечение стригущего лишая включает применение противогрибковых средств, которые могут быть как местными (в виде кремов и мазей), так и системными (в виде таблеток). Важно следовать указаниям врача и завершить курс лечения, даже если симптомы исчезли раньше. Также необходимо соблюдать меры предосторожности, чтобы предотвратить повторное заражение и распространение инфекции, такие как регулярная стирка постельного белья и одежды, а также избегание тесного контакта с другими детьми до полного выздоровления.
Родителям следует помнить, что стригущий лишай – это не опасное заболевание, но его симптомы могут быть неприятными для ребенка. При своевременном обращении к врачу и правильном лечении, как правило, удается быстро справиться с инфекцией и восстановить здоровье кожи.
Врачи отмечают, что высыпания, пятна и шелушение кожи у детей могут быть вызваны множеством факторов. Одной из основных причин являются аллергические реакции на продукты питания или бытовую химию. Инфекционные заболевания, такие как ветряная оспа или корь, также могут проявляться в виде кожных высыпаний. Кроме того, дерматиты, включая атопический и контактный, часто встречаются у детей и требуют внимательного подхода к лечению.
Климатические условия, такие как холодный воздух или высокая влажность, могут усугублять состояние кожи. Врачи подчеркивают важность правильного ухода за кожей, включая использование гипоаллергенных средств. Нехватка витаминов, особенно группы B и D, может привести к шелушению и изменению цвета кожи. Также стоит учитывать генетическую предрасположенность к кожным заболеваниям. Важно, чтобы родители обращались к специалистам при первых признаках проблем, чтобы своевременно выявить и устранить причину.

Пятая болезнь, или инфекционная эритема
Пятая болезнь, или инфекционная эритема, вызывается вирусом парвовируса B19 и чаще всего встречается у детей в возрасте от 5 до 15 лет. Инфекция передается воздушно-капельным путем, а также через контакт с зараженными предметами. Пятая болезнь получила свое название из-за того, что она была одной из пяти основных детских инфекций, вызывающих сыпь.
Симптомы обычно начинаются с легкого недомогания, головной боли и повышения температуры. Через несколько дней на щеках появляется характерная «бабочка» — ярко-красная сыпь, которая может напоминать следы от щипков. Затем сыпь может распространиться на другие части тела, включая руки и ноги, и часто имеет сетчатый вид. Важно отметить, что сыпь может исчезать и появляться вновь в течение нескольких недель.
Хотя пятая болезнь обычно протекает без серьезных осложнений и проходит самостоятельно, в редких случаях она может вызвать проблемы у детей с ослабленной иммунной системой или у беременных женщин, так как может привести к анемии у плода. Лечение в основном симптоматическое: рекомендуется покой, обильное питье и жаропонижающие средства при необходимости. Важно, чтобы родители следили за состоянием ребенка и при ухудшении самочувствия обращались к врачу.
Профилактика инфекции заключается в соблюдении гигиенических норм и избегании контакта с зараженными детьми. Однако, поскольку пятая болезнь часто проявляется в виде сыпи, когда ребенок уже не заразен, выявить источник инфекции может быть сложно.
Ветряная оспа, или ветрянка
Ветряная оспа, или ветрянка, – это вирусное заболевание, вызываемое вирусом варицелла-зостер. Оно наиболее распространено среди детей, особенно в возрасте от 1 до 10 лет. Заболевание передается воздушно-капельным путем, а также через прямой контакт с высыпаниями.
Основным признаком ветрянки является характерная сыпь, которая начинается с маленьких красных пятен, превращающихся в пузырьки, наполненные жидкостью. Эти пузырьки затем лопаются, образуя корочки. Сыпь обычно появляется в несколько этапов, начиная с лица и туловища, а затем распространяясь на конечности. Кроме того, ветрянка сопровождается такими симптомами, как высокая температура, головная боль, усталость и потеря аппетита.
Ин incubation период составляет от 10 до 21 дня, и в это время ребенок может быть заразен для окружающих, даже если внешние проявления болезни еще не видны. Важно отметить, что ветрянка обычно протекает в легкой форме у здоровых детей, но может вызвать осложнения у детей с ослабленной иммунной системой или у новорожденных.
Лечение ветрянки в основном симптоматическое. Рекомендуется обеспечить ребенку покой, обильное питье и жаропонижающие препараты при высокой температуре. Для облегчения зуда можно использовать специальные лосьоны или кремы, содержащие каламин. Важно не допускать расчесывания пузырьков, чтобы избежать вторичной инфекции.
Вакцинация против ветряной оспы является эффективным способом предотвращения заболевания. Вакцина вводится в детском возрасте и значительно снижает риск заражения, а также уменьшает вероятность тяжелого течения болезни в случае заражения. Родителям следует помнить о важности вакцинации и консультироваться с педиатром о графике прививок.
Многие родители сталкиваются с проблемами кожи у своих детей, и это вызывает беспокойство. Высыпания, пятна и шелушение могут быть вызваны различными факторами. Одной из распространенных причин является аллергия на продукты питания или бытовую химию. Также стоит обратить внимание на климатические условия: сухой воздух или высокая влажность могут негативно сказываться на состоянии кожи. Инфекции, такие как грибковые или вирусные, также могут проявляться в виде высыпаний. Не стоит забывать о генетической предрасположенности и гормональных изменениях, особенно у подростков. Важно помнить, что своевременное обращение к врачу поможет выявить причину и подобрать правильное лечение, что позволит избежать осложнений и улучшить качество жизни ребенка.

Импетиго
Импетиго – это инфекционное заболевание кожи, которое чаще всего встречается у детей, особенно в возрасте от 2 до 6 лет. Оно вызывается бактериями, чаще всего стафилококками или стрептококками, и характеризуется образованием пузырьков и корок на коже. Импетиго может возникнуть после травмы кожи, пореза или даже на фоне других кожных заболеваний, таких как экзема.
Симптомы импетиго могут варьироваться от легких до более выраженных. В начале заболевания на коже появляются небольшие пузырьки, которые быстро лопаются, образуя корочки желтоватого цвета. Эти корочки могут быть зудящими и вызывать дискомфорт у ребенка. Импетиго может локализоваться на лице, руках и других участках тела, где кожа более уязвима.
Заражение происходит очень легко, особенно в детских коллективах, таких как детские сады и школы, где дети могут обмениваться игрушками или находиться в тесном контакте друг с другом. Бактерии могут передаваться через прямой контакт с пораженной кожей или через предметы, которые использовал зараженный ребенок.
Диагностика импетиго обычно не вызывает затруднений и основывается на клиническом осмотре. В некоторых случаях врач может взять образец кожи для лабораторного исследования, чтобы определить тип бактерий, вызывающих инфекцию.
Лечение импетиго включает в себя применение антибиотиков, как местных, так и системных, в зависимости от степени тяжести заболевания. Местные антибиотики, такие как мази с mupirocin, могут быть эффективны при легких формах. В более тяжелых случаях может потребоваться назначение пероральных антибиотиков. Важно также соблюдать правила гигиены: регулярно мыть руки, избегать контакта с пораженными участками кожи и не допускать, чтобы ребенок расчесывал сыпь.
Импетиго, как правило, хорошо поддается лечению, и при правильном подходе кожа восстанавливается без последствий. Однако важно своевременно обратиться к врачу, чтобы избежать осложнений и распространения инфекции на других членов семьи.
Бородавки
Бородавки – это доброкачественные новообразования на коже, вызванные вирусами папилломы человека (ВПЧ). Они могут появляться в любом возрасте, но чаще всего встречаются у детей. Бородавки имеют характерный вид: это небольшие, приподнятые над кожей образования, которые могут быть гладкими или шероховатыми, с неровной поверхностью. Цвет бородавок варьируется от телесного до коричневого.
Существует несколько типов бородавок, наиболее распространенные из которых – это обыкновенные, подошвенные и плоские бородавки. Обыкновенные бородавки обычно располагаются на руках и пальцах, подошвенные – на подошвах ног, а плоские могут появляться на лице и других участках тела.
Передача вируса происходит через прямой контакт с инфицированной кожей или через предметы, которые использовал зараженный человек, такие как полотенца или обувь. Дети, как правило, более восприимчивы к инфекциям, особенно в условиях детских садов и школ, где они могут легко обмениваться вирусами.
Симптомы бородавок могут варьироваться. В большинстве случаев они не вызывают боли или дискомфорта, однако иногда могут зудеть или воспаляться. Если бородавка травмируется, это может привести к ее инфицированию.
Лечение бородавок может быть различным. В большинстве случаев они проходят самостоятельно без лечения в течение нескольких месяцев или лет. Однако если бородавки вызывают дискомфорт, эстетические проблемы или быстро распространяются, рекомендуется обратиться к дерматологу. Способы лечения могут включать криотерапию (замораживание бородавок), лазерное удаление, электрокоагуляцию или применение местных препаратов, содержащих салициловую кислоту.
Важно помнить, что бородавки – это вирусное заболевание, и их наличие не связано с плохой гигиеной. Тем не менее, соблюдение основных правил личной гигиены, таких как мытье рук и избегание использования чужих вещей, может помочь снизить риск заражения.
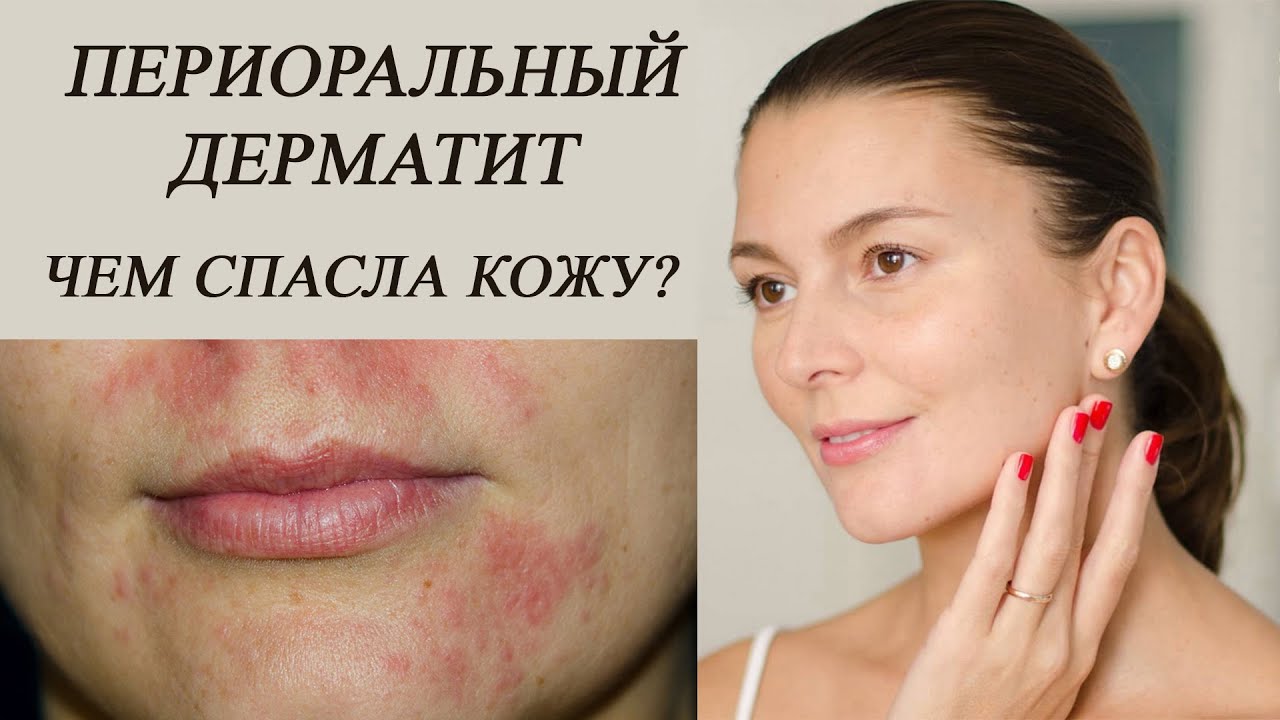
Тепловая сыпь («потница»)
Тепловая сыпь, известная также как потница, возникает в результате перегрева кожи и забивания потоотводящих желез. Это состояние чаще всего наблюдается у младенцев и детей, которые еще не могут самостоятельно регулировать свою температуру. Потница может проявляться в виде маленьких красных пузырьков или пятен, которые могут зудеть или вызывать дискомфорт.
Причины появления потницы связаны с высокой температурой окружающей среды, избыточной влажностью, а также с использованием слишком теплой одежды. Важно помнить, что потница не является инфекционным заболеванием и не передается от человека к человеку.
Существует несколько типов потницы, включая кристаллическую, красную и глубокую. Кристаллическая потница проявляется в виде мелких прозрачных пузырьков, которые могут лопаться и оставлять на коже корочки. Красная потница характеризуется более крупными воспаленными участками, которые могут вызывать зуд и дискомфорт. Глубокая потница возникает в более глубоких слоях кожи и проявляется в виде красных пятен, которые могут быть болезненными.
Для лечения потницы важно обеспечить ребенку комфортные условия. Рекомендуется избегать перегрева, одевать его в легкую и дышащую одежду, а также следить за температурой в помещении. Если потница уже появилась, можно использовать охлаждающие компрессы и специальные присыпки, которые помогают уменьшить зуд и воспаление. В большинстве случаев потница проходит самостоятельно в течение нескольких дней, но если симптомы не исчезают или ухудшаются, стоит обратиться к врачу для получения профессиональной помощи.
Контактный дерматит
Контактный дерматит – это воспалительная реакция кожи, возникающая в ответ на контакт с раздражающими веществами или аллергенами. У детей это состояние может проявляться в виде покраснения, зуда, отека и высыпаний на участках кожи, которые подверглись воздействию. Основные причины контактного дерматита у детей включают химические вещества, такие как моющие средства, косметика, а также натуральные раздражители, например, сок растений или металлы.
Симптомы контактного дерматита могут варьироваться от легкого покраснения до более серьезных проявлений, таких как пузырьки, которые могут лопаться и образовывать корки. Чаще всего высыпания локализуются на открытых участках кожи, таких как лицо, руки и ноги, но могут возникать и в других местах, в зависимости от источника раздражения.
Диагностика контактного дерматита обычно основывается на клиническом осмотре и анамнезе. Важно выяснить, какие вещества могли вызвать реакцию, и исключить их из повседневной жизни ребенка. В некоторых случаях может потребоваться проведение аллергологических тестов для определения конкретного аллергена.
Лечение контактного дерматита включает в себя удаление источника раздражения, что является ключевым шагом в терапии. Для облегчения симптомов могут быть рекомендованы антигистаминные препараты, а также местные кортикостероиды для уменьшения воспаления и зуда. Важно также поддерживать кожу в чистоте и увлажнении, чтобы предотвратить дальнейшие высыпания и ускорить заживление.
Родителям следует быть внимательными к изменениям на коже ребенка и при первых признаках дерматита обратиться к врачу. Своевременное вмешательство поможет избежать осложнений и обеспечит комфорт для малыша.
Болезнь рука-нога-рот, или вирус Коксаки
Болезнь рука-нога-рот, вызванная вирусом Коксаки, является распространенной инфекцией, особенно среди детей младшего возраста. Она чаще всего встречается в теплое время года и передается через прямой контакт с инфицированными людьми или предметами, а также через воздух при кашле и чихании.
Основные симптомы болезни включают появление болезненных пузырьков и сыпи на руках, ногах и в области рта. Внешний вид высыпаний может варьироваться от небольших красных пятен до крупных пузырьков, наполненных жидкостью. Эти высыпания могут вызывать зуд и дискомфорт, что делает ребенка капризным и беспокойным. Кроме того, у детей может наблюдаться повышение температуры, общее недомогание и потеря аппетита.
Важно отметить, что болезнь рука-нога-рот обычно проходит самостоятельно в течение 7-10 дней, и специфическое лечение не требуется. Однако для облегчения симптомов можно использовать жаропонижающие средства, такие как парацетамол или ибупрофен, а также полоскания рта с солевым раствором для уменьшения боли. Рекомендуется также следить за тем, чтобы ребенок пил достаточное количество жидкости, чтобы избежать обезвоживания.
Профилактика болезни включает в себя соблюдение гигиенических мер: регулярное мытье рук, особенно после посещения общественных мест, а также избегание контакта с инфицированными детьми. Важно помнить, что хотя болезнь рука-нога-рот обычно не представляет серьезной угрозы для здоровья, в редких случаях могут возникать осложнения, такие как обезвоживание или инфекции, требующие медицинского вмешательства. Поэтому при появлении симптомов всегда стоит проконсультироваться с врачом.
Экзема, или аллергический дерматит
Экзема, или аллергический дерматит, представляет собой воспалительное заболевание кожи, которое часто встречается у детей. Это состояние может проявляться в виде покраснения, зуда, шелушения и образования корочек на коже. Экзема может возникать как у младенцев, так и у детей старшего возраста, и часто связана с аллергическими реакциями на различные раздражители.
Причины экземы могут быть разнообразными. Одной из основных является наследственная предрасположенность: если у родителей есть аллергические заболевания, вероятность появления экземы у ребенка значительно возрастает. Кроме того, экзема может быть вызвана воздействием внешних факторов, таких как химические вещества, моющие средства, шерсть животных, пыльца растений и даже некоторые продукты питания.
Симптомы экземы могут варьироваться от легкого зуда и покраснения до серьезного воспаления и образования трещин на коже. Обычно экзема локализуется на сгибах локтей и коленей, а также на лице и шее. У младенцев она может проявляться на щеках и коже головы. Важно отметить, что экзема может обостряться в определенные сезоны, особенно в холодное время года, когда кожа становится более сухой.
Лечение экземы включает в себя несколько подходов. В первую очередь, необходимо избегать контакта с известными аллергенами и раздражителями. Для облегчения симптомов врачи часто рекомендуют использовать увлажняющие кремы и мази, которые помогают восстановить защитный барьер кожи. В некоторых случаях могут быть назначены кортикостероидные препараты для уменьшения воспаления и зуда.
Если экзема не поддается лечению или сопровождается инфекцией, может потребоваться консультация дерматолога или аллерголога. Важно помнить, что экзема — это хроническое заболевание, и его лечение может занять время. Регулярный уход за кожей и соблюдение рекомендаций врача помогут контролировать симптомы и улучшить качество жизни ребенка.
Крапивница
Крапивница – это аллергическая реакция, которая проявляется в виде зудящих высыпаний на коже, напоминающих ожоги от крапивы. Она может возникать как у детей, так и у взрослых, и часто сопровождается отеком и покраснением. Основной причиной крапивницы является реакция организма на аллерген, который может быть как внешним (пыльца, шерсть животных, продукты питания), так и внутренним (лекарственные препараты, инфекции).
Симптомы крапивницы могут варьироваться от легкого зуда и покраснения до более серьезных проявлений, таких как отек Квинке, который требует немедленной медицинской помощи. Высыпания могут появляться на любом участке тела и исчезать так же быстро, как и появляются, что делает диагностику сложной.
Для диагностики крапивницы врач может провести аллергологические тесты, чтобы определить, какой именно аллерген вызывает реакцию. Важно помнить, что в некоторых случаях крапивница может быть вызвана не только аллергией, но и стрессом, физической нагрузкой или изменениями температуры.
Лечение крапивницы обычно включает в себя назначение антигистаминов, которые помогают уменьшить зуд и отек. В более тяжелых случаях могут потребоваться кортикостероиды. Также важно выявить и устранить источник аллергической реакции, чтобы предотвратить повторные эпизоды.
Родителям следует быть внимательными к состоянию кожи своего ребенка и при появлении высыпаний, особенно если они сопровождаются другими симптомами (такими как затрудненное дыхание или отек), необходимо обратиться к врачу. Правильная диагностика и своевременное лечение помогут избежать осложнений и обеспечат комфорт ребенку.
Скарлатина
Скарлатина – это инфекционное заболевание, вызванное стрептококками группы A. Чаще всего она встречается у детей в возрасте от 2 до 10 лет. Основным симптомом скарлатины является яркая сыпь, которая появляется на теле через 12-48 часов после начала болезни. Сыпь имеет характерный вид: она мелкая, красная и может напоминать «шершавую» текстуру, что связано с повреждением верхнего слоя кожи.
Симптомы скарлатины могут включать в себя не только сыпь, но и высокую температуру, боль в горле, головную боль и общее недомогание. Язык ребенка может приобретать ярко-красный цвет и «малиновый» вид, что также является характерным признаком этого заболевания. Важно отметить, что сыпь обычно начинается на шее, подмышках и в паху, а затем распространяется на остальные части тела.
Заражение происходит воздушно-капельным путем, а также через контакт с зараженными предметами. Поэтому важно соблюдать меры предосторожности, особенно в детских коллективах. Если у вашего ребенка появились признаки скарлатины, необходимо обратиться к врачу для подтверждения диагноза и назначения лечения.
Лечение скарлатины обычно включает антибиотики, которые помогают устранить инфекцию и предотвратить возможные осложнения, такие как ревматизм или гломерулонефрит. Кроме того, важно обеспечить ребенку покой, обильное питье и жаропонижающие средства при высокой температуре. Сыпь обычно проходит через несколько дней, но кожа может оставаться шелушащейся в течение некоторого времени.
Родителям следует помнить, что скарлатина – это заболевание, требующее внимания и лечения, но при своевременном обращении к врачу и соблюдении рекомендаций, прогноз обычно благоприятный.
Розеола (шестая болезнь)
Розеола, также известная как шестая болезнь, является вирусной инфекцией, которая чаще всего поражает детей в возрасте от 6 месяцев до 2 лет. Основным возбудителем розеолы является вирус герпеса типа 6 (HHV-6), реже — вирус герпеса типа 7. Инфекция передается воздушно-капельным путем, а также через прямой контакт с выделениями из носа и горла инфицированного ребенка.
Симптомы розеолы обычно начинаются с высокой температуры, которая может достигать 39-40°C и длиться от трех до пяти дней. Важно отметить, что температура может быть единственным признаком болезни на начальном этапе, и многие родители могут не подозревать о наличии инфекции. После снижения температуры на теле ребенка появляется характерная сыпь, которая начинается на туловище и может распространяться на шею, лицо и конечности. Сыпь представляет собой мелкие розовые пятна, которые могут сливаться друг с другом, но обычно не вызывают зуда.
Хотя розеола сама по себе не является серьезным заболеванием, она может вызывать беспокойство у родителей из-за высокой температуры, которая иногда может привести к судорогам. Важно следить за состоянием ребенка и при необходимости обращаться за медицинской помощью. Лечение розеолы в основном симптоматическое: рекомендуется давать жаропонижающие средства для снижения температуры, обеспечивать ребенку обильное питье и комфортные условия.
В большинстве случаев розеола проходит без осложнений, и дети полностью выздоравливают в течение недели. Однако, как и при любой другой инфекции, важно следить за состоянием ребенка и при появлении настораживающих симптомов, таких как затрудненное дыхание, высокая температура, продолжающаяся более пяти дней, или появление других необычных проявлений, обращаться к врачу.
Вопрос-ответ
Как называется болезнь, когда кожа покрывается пятнами и шелушится?
Псориаз – хроническое неинфекционное заболевание кожи, при котором образуются шелушащиеся сухие бляшки на локтях, коленях, волосистой части головы, склонные к слиянию и сопровождающиеся слабовыраженным зудом.
Как отличить аллергическую сыпь от инфекционной у ребенка?
Главные отличия аллергической и инфекционной сыпи Сыпь при аллергии возникает внезапно, когда попадает аллерген. Инфекционная сыпь появляется поэтапно, сначала в одном, потом в другом месте. У аллергических высыпаний нет четкой формы, края размыты. Инфекционная сыпь чаще имеет четкие формы.
Какие болезни начинаются с сыпи у детей?
Скарлатина Высыпания в виде ярко-красных мелких точек, немного приподнятых над кожей. Корь Краснуха Инфекционный мононуклеоз Инфекционная эритема (парвовирус 19) Розеола, или внезапная экзантема Ветряная оспа Менингококковая инфекцияЕщё
Как выглядит аллергия у детей на коже?
Признаки аллергии наиболее часто появляются на лице и ногах. У ребенка шелушатся и чешутся кожные покровы, на коже образуются мелкие язвы, трещины, мокнущие очаги. В первый год жизни, когда малыши еще ползают, особенно ярко клиническая картина проявляется на коленях и лодыжках.
Советы
СОВЕТ №1
Регулярно наблюдайте за состоянием кожи вашего ребенка. Записывайте все изменения, такие как высыпания, пятна или шелушение, чтобы иметь возможность предоставить врачу полную информацию при необходимости.
СОВЕТ №2
Избегайте использования новых косметических или моющих средств без предварительного тестирования. Пробуйте новые продукты на небольшом участке кожи, чтобы исключить возможность аллергической реакции.
СОВЕТ №3
Обратите внимание на питание вашего ребенка. Убедитесь, что в рационе присутствуют все необходимые витамины и минералы, так как недостаток некоторых из них может привести к проблемам с кожей.
СОВЕТ №4
При появлении высыпаний или других проблем с кожей не откладывайте визит к дерматологу. Раннее обращение за медицинской помощью поможет избежать осложнений и обеспечит правильное лечение.












